HAM impulse
1.意義と例
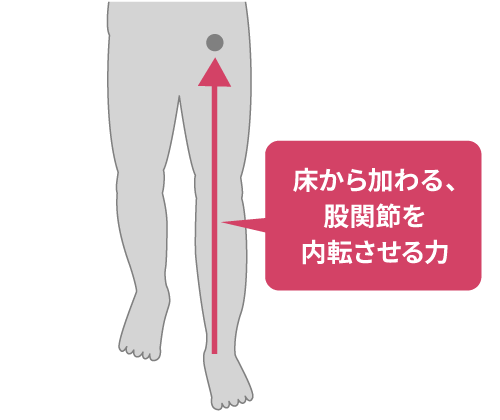
- 股関節内転モーメント(Hip Adduction Moment;HAM) とは、歩行中の股関節への負担の指標であり、特に股関節の内転方向の負荷を示す。
- 立脚期のHAMの積分値を「HAM impulse」という。HAM impulseと歩数の積である「股関節累積負荷」は、変形性股関節症(以下、股関節OA)の進行に関与すると報告されている(Tateuchi et al., 2017)。
- HAM impulseは、股関節の変形進行の一指標として利用できることも明らかになっている。股関節OA患者の歩容を変えることで、HAM impulseの軽減とともに変形進行を抑制できる可能性がある。これによりHAM impulseは、理学療法士の介入目標の一指標になり得ると考えられる。
2.グラフや基準値
a. 正常歩行周期のグラフ
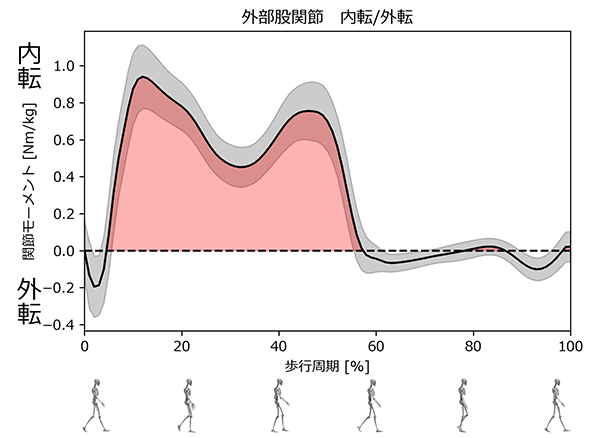
出典: Riglet, L., et al. "3D motion analysis dataset of healthy young adult volunteers walking and running on overground and treadmill." Scientific Data, 2024, 11:556. のデータに基づき作成。 / CC BY 4.0 ライセンス(https://creativecommons.org/licenses/by/4.0/deed.ja)に基づき利用。 (論文リンク: https://doi.org/10.1038/s41597-024-03420-y)
- このグラフは、歩行中の立脚期に股関節にかかる内転モーメント(HAM)を示している。縦軸は股関節の内転・外転方向のモーメント(Nm/kg)、横軸は歩行周期(%)である。
赤塗の領域は股関節内転モーメントの積分値(HAM impulse)で、歩行の立脚期で股関節にかかる総負荷を示す。 - ピーク(最大値)は荷重応答期と立脚終期の二峰性であり、股関節に最も負担がかかるタイミングである。
- HAM impulseと歩数の積(股関節累積負荷)が大きいほど、股関節への負担が増加するといえる。股関節OAの進行とともに、股関節累積負荷は上昇する傾向がある。
b. HAM impulseの基準値
対象
平均値
参考文献
健常者
20~25 Nm·s 以下
1) Schmidt et al., 2020
2) Tateuchi et al., 2014
3) Inai et al., 2021
2) Tateuchi et al., 2014
3) Inai et al., 2021
股関節OA患者(軽度・中等度)
22.7 ± 7.3 Nm·s
4) Tateuchi et al., 2020
股関節OA患者(重度)
24.5 ± 7.2 Nm·s
5) Tateuchi et al., 2017
- 軽度・中等度の股関節OA患者は、健常者と比較した際に有意なHAM impulseの差が認められていないが、重度の股関節OA患者はわずかに増加する。
- 若年健常者の場合、HAM impulseは主に体重と歩幅に比例する。そのため、股関節OA患者と同程度の歩行速度であれば、若年健常者のHAM impulseは同程度か、わずかに低い値になる。
c. 股関節累積負荷と歩数の平均値
対象
股関節累積負荷(前額面)
1日あたり歩数
参考文献
股関節OA患者(軽度)
63.0 ± 29.4 kNm·s
6,005 ± 2,157 step / day
5) Tateuchi et al., 2017
股関節OA患者(重度)
90.6 ± 50.2 kNm·s
7,411 ± 2,869 step / day
5) Tateuchi et al., 2017
- 重度の股関節OAと診断された場合や、股関節累積負荷が大きいと判断された場合は、1日あたりの歩数を減らしたほうが良いケースもある。
- その場合、歩容の改善等によってHAM impulseが減少してきた際に、1日あたりの歩数の増加を再び検討する。
- ただし、活動量の減少は筋力の低下を招く可能性もあるので、患者のゴールに合わせた対応策を勘案する必要がある。
3.HAM impulseが基準値と異なる場合に考えられる原因と追加評価の提示
a. 異常歩行例
i. HAMを増やす歩行
股関節内転が増える歩行例(Trendelenburg歩行)
Trendelenburg歩行では、中殿筋の筋力低下や疼痛回避のため、立脚期に遊脚側の骨盤が下がる。これにより股関節の内転モーメントが増加し、股関節OAの進行を助長する可能性がある。
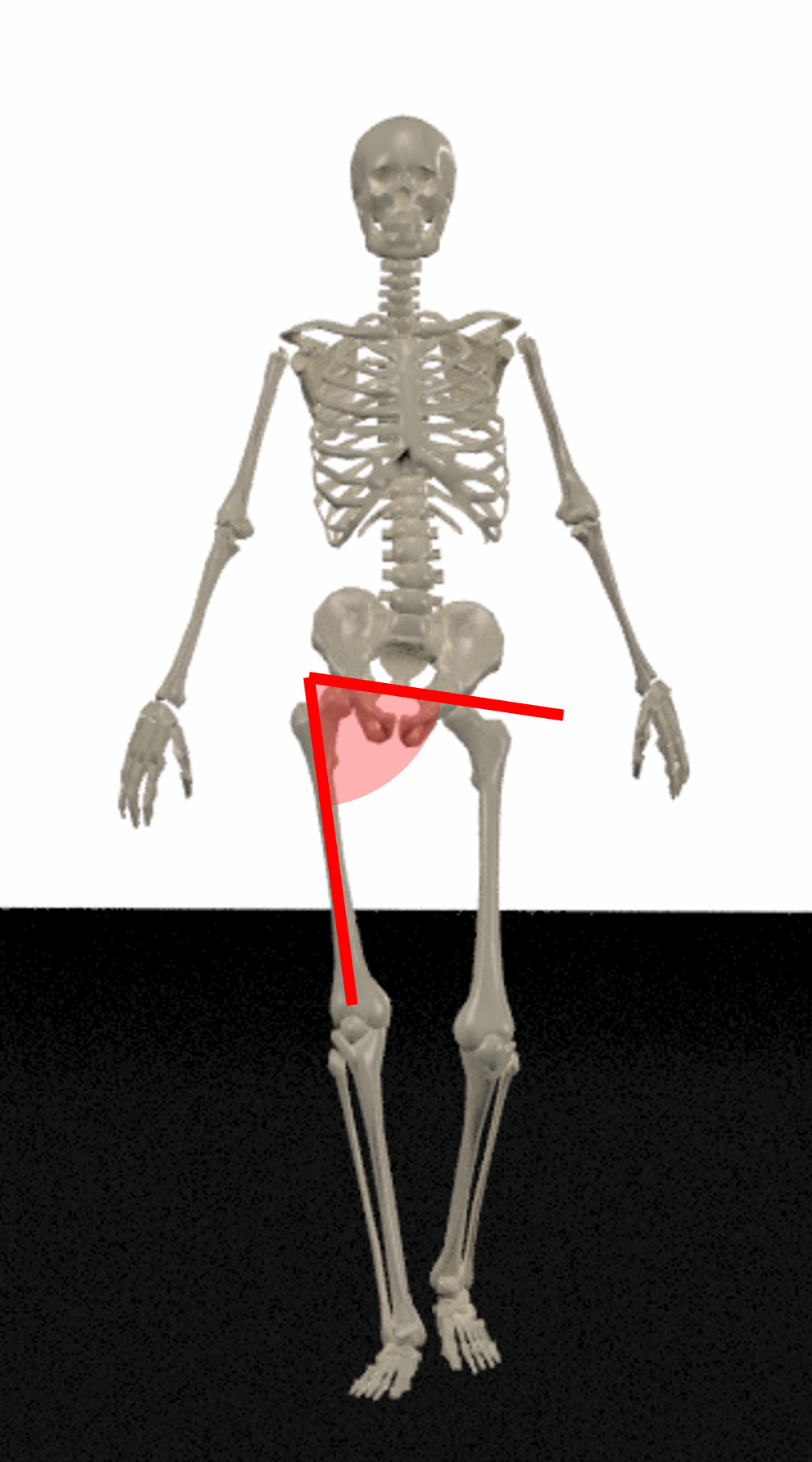
股関節内転が増える歩行例(膝関節外反)
立脚期に膝が外反する場合、股関節内転角度が大きくなりHAMが増加し、股関節への負担が増す。
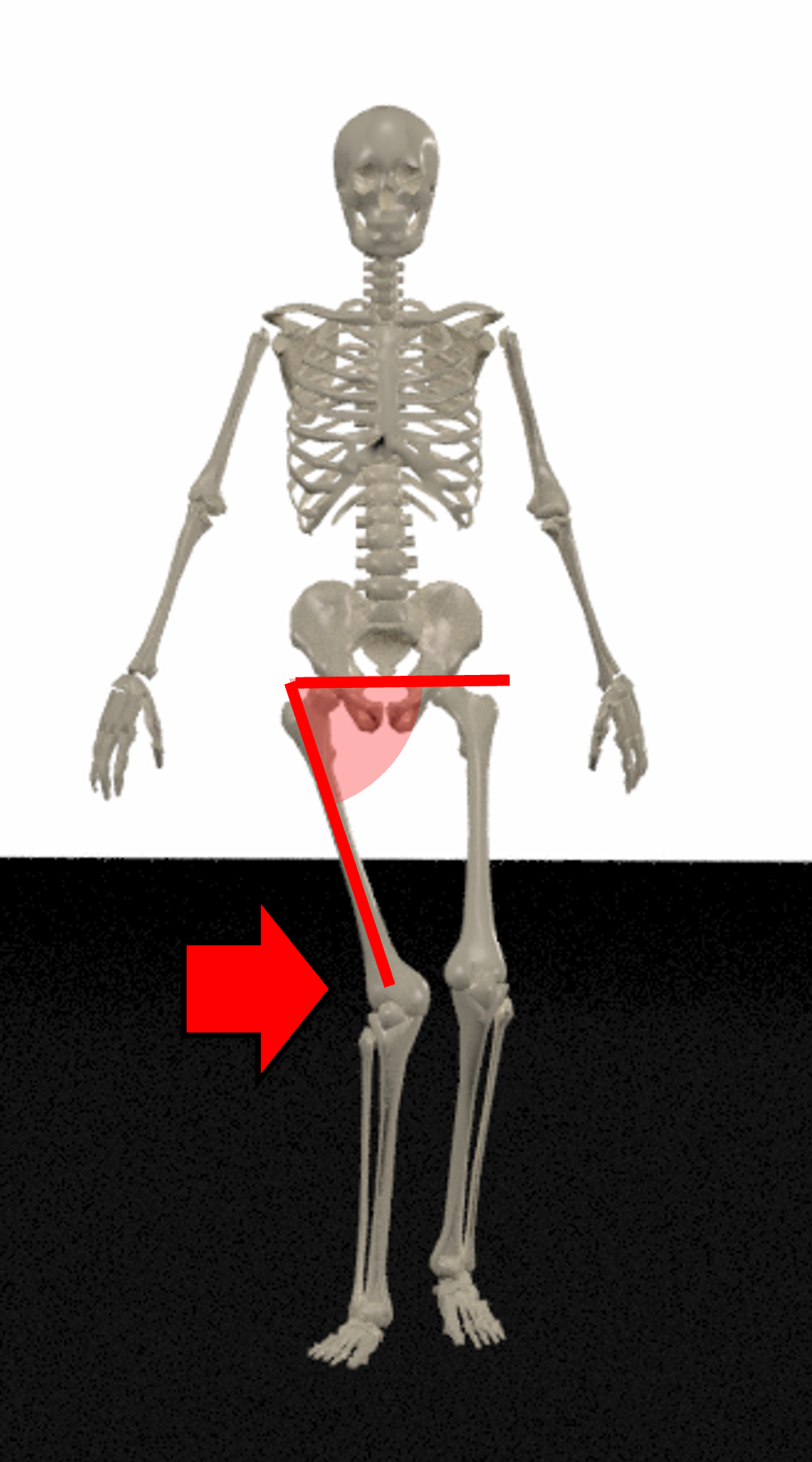
股関節内転が増える歩行例(股関節外転制限)
内転筋の過緊張や股関節の外転制限によっても股関節は内転する。
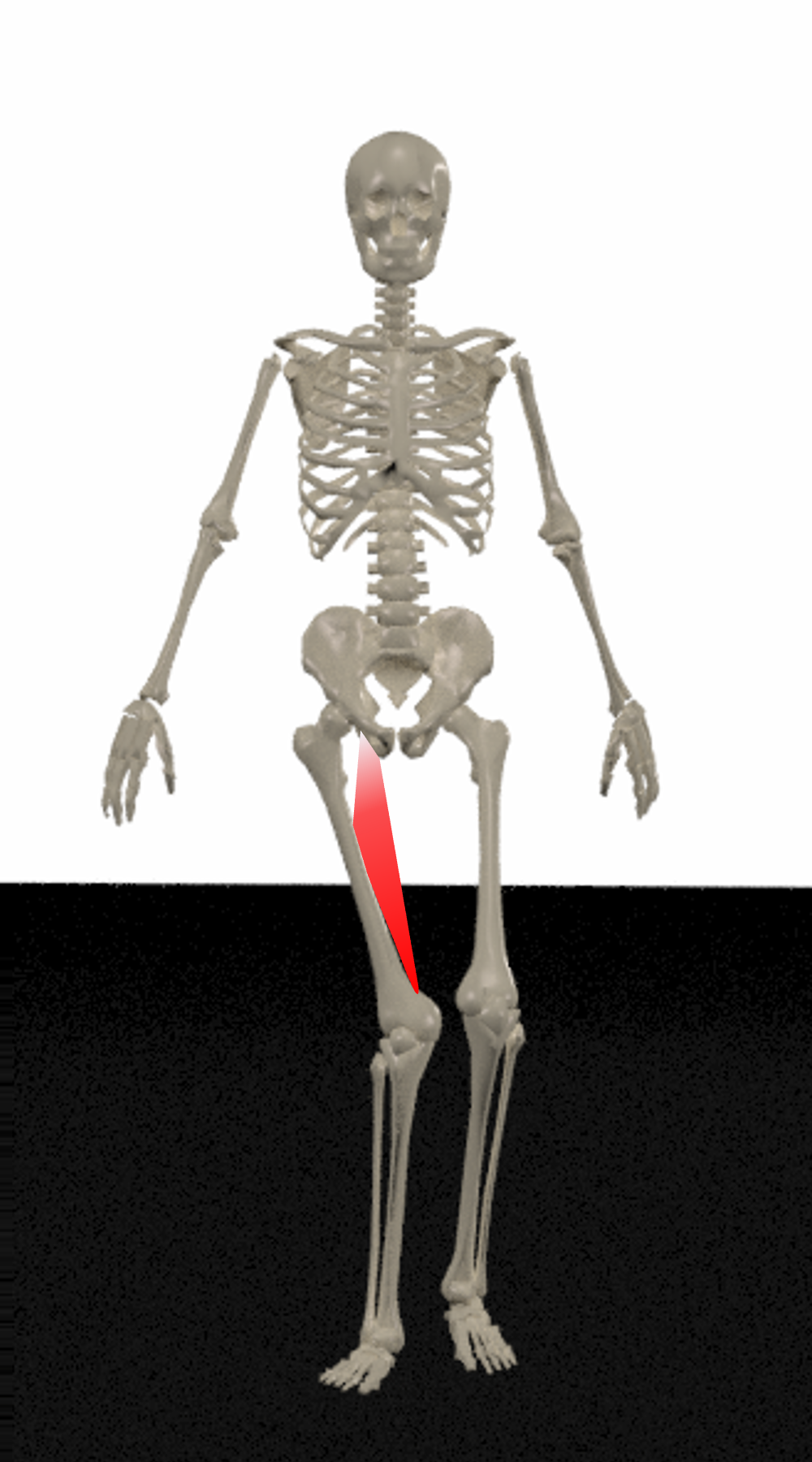
体幹の健側への側屈が増える歩行例(逆Duchenne歩行)
通常のDuchenne歩行(立脚期に体幹を患側へ傾ける)の逆で、体幹を健側に傾けることで、股関節への負荷が増加する。
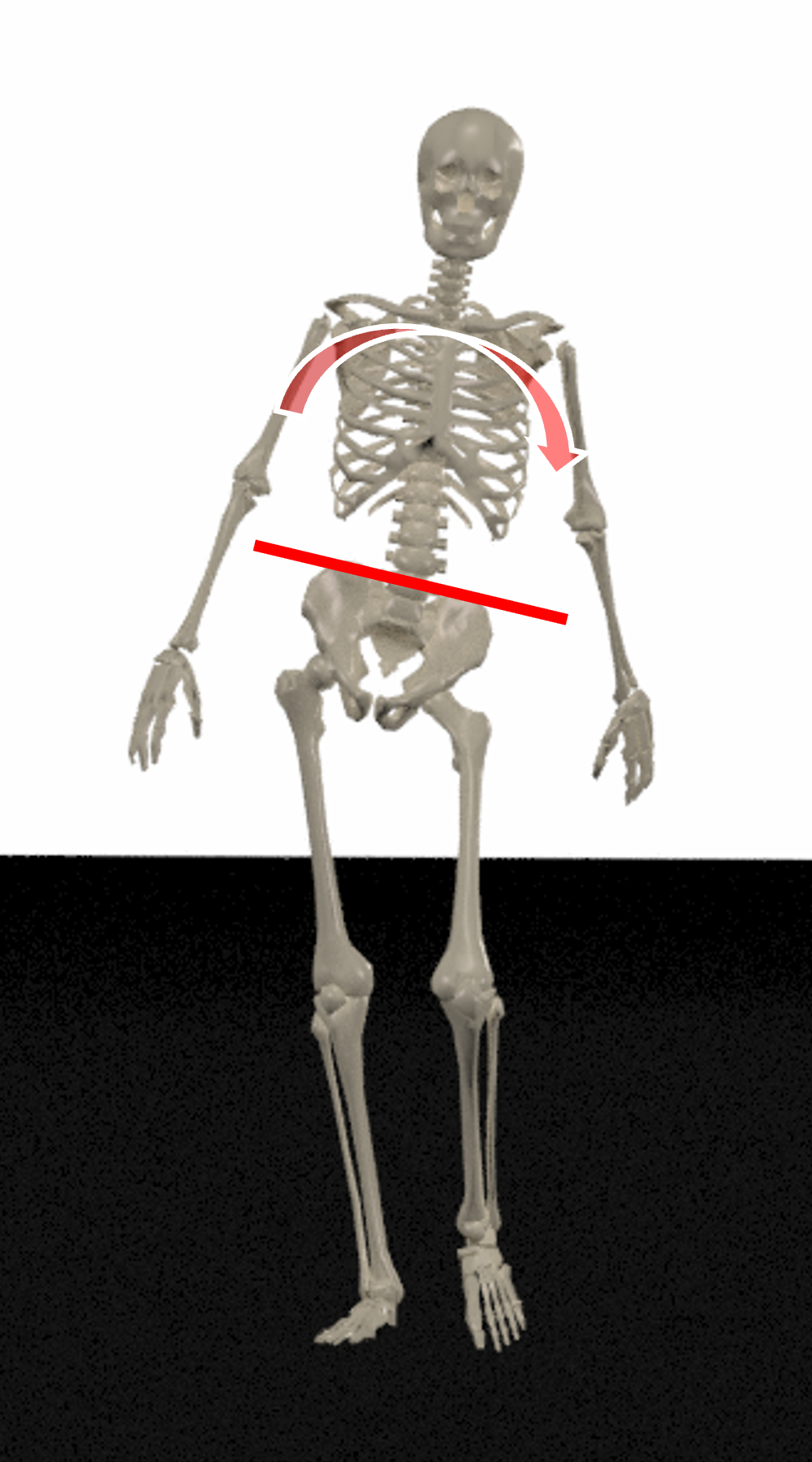
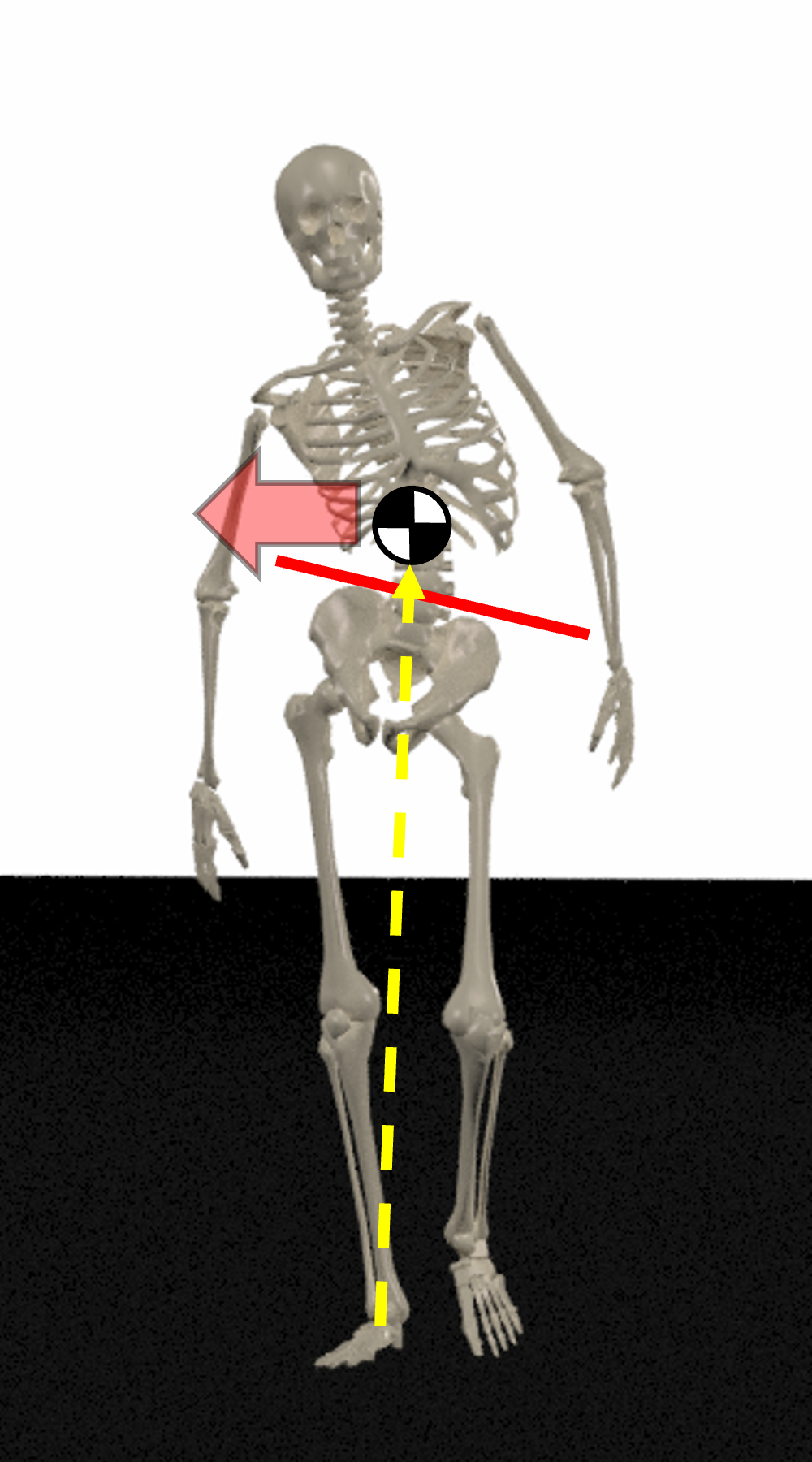
ii. HAMを減らす歩行(代償動作)
荷重量の分散(杖歩行)
杖の使用により荷重が分散し、股関節への負担が軽減される。
体幹の患側への側屈(Duchenne歩行)
体幹を患側に傾けることで股関節内転モーメントを軽減し、HAMを減少させる。
b. 考えられる原因と追加評価の提示
i. 原因とその影響
原因
影響
股関節の外転筋力低下
立脚期の股関節安定性が低下し、Trendelenburg歩行が生じる
股関節の伸展可動域低下
立脚終期での股関節伸展が制限され、骨盤前傾や過剰な股関節内転が発生する
疼痛抑制
股関節周囲の痛みによって中殿筋の筋出力が低下する
神経根障害
L5神経根障害の影響により中殿筋の筋力低下が起こる
構造的要因
股関節OAによる大腿骨頭や寛骨臼の変形で、中殿筋の筋力が発揮しづらくなる
廃用性萎縮
長期間の痛みや活動制限で筋量が減少する
侵襲(手術など)の影響
THA(全人工股関節置換術)などの手術侵襲による筋切離や萎縮で中殿筋の筋出力が低下する
ii. 追加評価
- 疼痛:NRS、VAS
- ROMテスト:股関節外転、伸展
- MMT:股関節外転、伸展
- 脚長差:SMD、TMD
- 神経筋評価:MMT(股関節屈曲、膝伸展、足背屈、足指進展、足部外反、膝屈曲)、深部腱反射、表在感覚検査
4. 症例ごとのデータ〜股関節OAの進行段階におけるHAMの変化〜
a. 初期
HAMピーク値は健常者とほぼ同等になる(Watelain et al., 2001)
- ただし、歩行速度が股関節OA群で有意に低下していることから、荷重戦略がすでに変化している可能性がある。
b. 進行期
痛みによりHAMピーク値や積分値が変動する
- 中等度の痛みを訴える股関節OA患者は、軽度の痛みを訴える股関節OA患者よりも、HAM第2ピーク値と積分値が有意に大きい(Hall et al., 2018)。
左右差が出現する
- 片側股関節OA患者では健側のHAMが12%程度高い(健側への荷重偏位)。
- 両側股関節OA患者のHAMは左右差が少なく、均等かつ低めに抑制される傾向にある。
c. 末期
HAMが有意に低下する
- 健常者に比べHAMが有意に低下する(Diamond et al., 2018)。
- 疼痛よりも股関節外転筋の筋力低下が異常歩行に強く影響する(Zeni et al., 2015)。
d. THA術前・術後(Bahl et al., 2018)
術後3か月時点で、健常者と同等のHAMの最大値を示す
※ただし術前からの変化を比較するにはデータが不十分であることに留意する
5. 参考文献
1. Schmidt A, Meurer A, Lenarz K, Vogt L, Froemel D, Lutz F, et al.Unilateral hip osteoarthritis: The effect of compensation strategies andanatomic measurements on frontal plane joint loading. J Orthop Res.2017;35:1764–73.
2. Tateuchi H, Tsukagoshi R, Fukumoto Y, Akiyama H, So K, Kuroda Y, etal. Compensatory turning strategies while walking in patients with hiposteoarthritis. Gait Posture. 2014;39:1133–7.
3. Inai T, Takabayashi T, Edama M, Kubo M. Effects of step length andcadence on hip moment impulse in the frontal plane during the stance phase.PeerJ. 2021 Jul 23;9:e11870. doi: 10.7717/peerj.11870. PMID: 34386307; PMCID:PMC8312490.
4. Tateuchi H, Akiyama H, Goto K, So K, Kuroda Y, Ichihashi N. Gaitkinematics of the hip, pelvis, and trunk associated with external hip adductionmoment in patients with secondary hip osteoarthritis: toward determination ofthe key point in gait modification. BMC Musculoskelet Disord. 2020 Jan6;21(1):8. doi: 10.1186/s12891-019-3022-1. PMID: 31906926; PMCID:PMC6945754.
5. H. Tateuchi, Y. Koyama, H. Akiyama, K. Goto, K. So, Y. Kuroda, N.Ichihashi, Daily cumulative hip moment is associated with radiographicprogression of secondary hip osteoarthritis,Osteoarthritis and Cartilage,Volume25, Issue 8,2017,Pages 1291-1298,ISSN 1063-4584, https://doi.org/10.1016/j.joca.2017.02.796.
6. Watelain, E., Dujardin, F., Babier, F., Dubois, D., & Allard, P.(2001). Pelvic and lower limb compensatory actions of subjects in an earlystage of hip osteoarthritis. Archives of Physical Medicine and Rehabilitation,82(12), 1705–1711. https://doi.org/10.1053/apmr.2001.26812
7. Hall, M., Allison, K., Wrigley, T. V., Metcalf, B. R., Pua, Y. H.,Van Ginckel, A., & Bennell, K. L. (2018). Frontal plane hip joint loadingaccording to pain severity in people with hip osteoarthritis. Journal ofOrthopaedic Research, 36(6), 1637–1644. https://doi.org/10.1002/jor.23816
8. van Drongelen, S., Braun, S., Stief, F., & Meurer, A. (2021).Comparison of gait symmetry and joint moments in unilateral and bilateral hiposteoarthritis patients and healthy controls. Frontiers in Bioengineering and Biotechnology,9, 756460. https://doi.org/10.3389/fbioe.2021.756460
9. Diamond, L. E., Allison, K., Dobson, F., & Hall, M. (2018). Hipjoint moments during walking in people with hip osteoarthritis: A systematicreview and meta-analysis. Osteoarthritis and Cartilage, 26(11),1415–1424. https://doi.org/10.1016/j.joca.2018.03.011
10.Zeni, J. A., Jr., &Higginson, J. S. (2015). Dynamic knee joint stiffness in subjects with aprogressive increase in severity of knee osteoarthritis. Clinical Biomechanics,30(3), 282–287. https://doi.org/10.1016/j.clinbiomech.2015.01.005
11.Bahl, J. S., et al."Biomechanical changes and recovery of gait function after total hiparthroplasty for osteoarthritis: a systematic review and meta-analysis." Osteoarthritis and cartilage 26.7(2018): 847-863. https://doi.org/10.1016/j.joca.2018.02.897